2023年10月06日
糖をはかる日2023 インタビュー「測った"血糖値"が何を表しているのかを理解し、血糖コントロールに最大限活用しよう」―順天堂大学スポートロジーセンター 河盛 隆造先生に聞くー
キーワード: 生活習慣 協会・賛助会員関連ニュース
 毎年10月8日は、「糖をはかる日」です。
毎年10月8日は、「糖をはかる日」です。一般社団法人日本生活習慣病予防協会では、毎年10月8日を「糖をはかる日」として「血糖を知る、はかる、コントロールする」ことの大切さをお伝えしています。
本年の「糖をはかる日2023」では「糖をはかる日」を制定した糖尿病治療研究会(2021年解散)の監事であった当協会の理事を務める河盛隆造先生に「測った血糖値が何を表しているのかを理解し、血糖コントロールに最大限活用しよう」、そして、「血糖値が正常範囲に収まっていればそれで良いのか」など、血糖をめぐる最新の話題について、河盛先生の長年の研究である"糖のながれ"の立場から、丁寧にご解説いただきました。
河盛先生は、「糖をはかる日」第1回講演会のその日(2016年10月8日)に、NHKテレビにご出演され"血糖スパイク"という、今ではトレンドになった食後高血糖の新たな呼称を誕生させていますが、今回のインタビューでは、現在、持続型血糖測定器(CGM)として主流である間質グルコース値の測定の基礎技術を確立されたお話も登場しています。
一般社団法人 日本生活習慣病予防協会

河盛 隆造 先生
順天堂大学 名誉教授
順天堂大学大学院医学研究科・文部科学省事業・
スポートロジーセンター センター長
スポートロジーとは、単なる"スポーツ医科学"ではなく、身体活動をキーワードとして関連するさまざまな専門分野の深化と統合を目指す新たな学問領域
血糖値とは何でしょうか?
"血糖値"は、その時点での血液中のブドウ糖濃度であり、食事摂取状況や身体活動量などに対応して、全身でブドウ糖がどのように"利用"されているかを反映しています。そして、45年前に、"HbA1c"が登場しました。
HbA1cは約2か月前から採血時までの、刻々と変動する血糖値の平均値を正しく反映する指標であることから、糖尿病の診断や血糖コントロール状況を把握する指標としてルーティンに活用されるようになりました。一方、血糖値は「その時点の値にすぎない」との理由から、糖尿病の状況を把握する指標としてはむしろ補助的に捉えられているようです。
しかし、血糖値は、体内の"糖のながれ"を反映し、多くの臓器でのブドウ糖処理状況や、それに関与するインスリンやグルカゴンなどがどのように機能しているのかを示唆しています。測定した血糖値から、これらの状況を"正しく推測する"ことが治療方針を強化する上で重要なのです。
私は1971年からトロント大学で、健常イヌを対象に radioisotope-labelled glucose tracer dilution法を駆使し、タンパク摂取時を模したアルブミン注入時や6時間のランニング時にも血糖値が不変で安定している機序を、肝・ブドウ糖放出率、筋肉を中心とした末梢臓器・ブドウ糖取り込み率、それに及ぼすインスリン、グルカゴン分泌率を緻密に測定し解明しました。
さらに膵摘出イヌの門脈に留置したカニューラから種々の注入率でインスリン、グルカゴンを肝臓に向けて注入し、健常イヌの肝・ブドウ糖放出率、筋肉を中心とした末梢臓器・ブドウ糖取り込み率を再現する必要注入量を計測してきました。
大阪大学に戻って、1977年に、人工膵島システムを開発し臨床応用を開始しました。腕静脈より持続的に血液を採取し、Autoanalyzer (自動化学分析器)を改良して、4分の時間遅れで連続的に、かつ正確に血糖値を測り、手造りのコンピュータに入力、作成したアルゴリズムがインスリン注入率を決定、ポンプがインスリンを血管内に持続注入しました。このシステムを活用し、stableisotope-labelled glucose tracer dilution法により、肝・ブドウ糖放出率、肝・ブドウ糖取り込み率、筋・ブドウ糖取り込み率、ならびにこれらを制御するインスリン、グルカゴン分泌動態をヒトで計測しました。
その結果は図1に示すように、ヒトでもイヌでの値と大差ありませんでした。この成績は、海外の先生方の間でも高く評価され、よく引用してもらっている、と自負しています。
このように血糖値は、採血時点での、全身でのブドウ糖利用状況を教えてくれているのです。
図1右:食事開始から10分以内に4単位、次の20分でさらに4単位、次の60分でさらに6単位のインスリンが分泌され、短時間で血糖値は食前の値に戻る。
ブドウ糖になる炭水化物は1日にどれほど必要ですか
ブドウ糖は、体内でのほぼ唯一の、効率よいエネルギー源です。では、私どもは1日にどの程度のブドウ糖を利用しているのでしょうか。
夜間も脳はブドウ糖を利用し、データを整理していますね。そのブドウ糖利用量は1時間10gにも及びます。さらに心筋や呼吸筋は夜間もブドウ糖を消費し活動しています。このブドウ糖はどこが供給しているのでしょうか。
夜間の睡眠中は絶食状態であるにもかかわらず血糖値が正常域を維持していて降下しないのは、脳など全身臓器でのブドウ糖取り込み率と肝・ブドウ糖放出率とが一致している結果なのです。膵臓からのインスリン分泌が低く抑えられる一方で、同じく膵臓からグルカゴン分泌が優位となり、肝臓からのブドウ糖放出率を高めているのです。
起床後は、筋でのブドウ糖利用率は顕著に上昇します。朝食を摂ると、食事の内容、とくに炭水化物は素早くブドウ糖に分解・吸収され、門脈から肝臓に一気に流入します。膵β細胞は血糖値上昇を感知し、瞬時にインスリン分泌を高め、肝臓に流入させ、肝・ブドウ糖取り込み率が高まります。一部のブドウ糖は肝臓を通り抜け、末梢の血糖値が高まります。インスリンは肝臓で50%以上が分解されますが、肝臓を通り抜けたインスリンがブドウ糖を筋肉などに取り込ませるので、速やかに血糖値は食前値に復します。
正確に計測した結果から、私どもは1日に実に500~800gものブドウ糖を毎日消費しつつ活動していることがわかりました(図2)。
図2右:脳は寝ている間でも1時間あたり10gのブドウ糖を利用している。
このことを理解し、正しい食生活を行うことが大切です。すなわち、「1日に必要エネルギーの少なくとも60%は炭水化物から補充する」「無意識に多く摂取している脂質を減らす」「糖質を控えるとブドウ糖が欠乏し、膵α細胞からグルカゴンが分泌され、筋肉のタンパク質を分解し、アミノ酸を肝臓に送り、ブドウ糖に変換せざるを得ないため、筋肉減少・筋力低下のサルコペニアを引きおこす」ことなど、国民に食事内容を正しく理解してもらうことが重要ですね。
図1に示したように、食事から入ってきた栄養素を活用させるインスリン分泌動態は、24 時間にわたる基礎インスリン分泌(約1単位/1時間)と食事摂取時の瞬時のインスリン分泌(約10単位/回)で、1日計50単位にも達します。朝食前血糖値が80mg/dL、血中インスリンレベル(IRI)が5μU/mLであることは、夜間の基礎インスリン分泌がこの状況にあることを示しています。
糖尿病の診断のために75g経口ブドウ糖負荷試験(OGTT)が行われますが、健康な人にこれを行った場合、75gものブドウ糖を液状で一気に飲用し、肝臓に瞬時にブドウ糖が流入しても、肝・ブドウ糖取り込み率が大で、末梢血血糖値が180mg/dL以上になることはありません。負荷後30分の末梢血インスリンレベルは速やかに50μU/ml以上にまで高まっていますが、これはインスリン分泌の俊敏さを示しています。
私どもは膵β細胞が血糖値の高さだけではなく、その変化率に対応して十分量のインスリンを分泌していることを証明しました。すなわち、血糖値上昇時には、速やかに多く分泌し高血糖を防止する、血糖値下降時には分泌を速やかに抑制し、その後の低血糖を防ごうとしてくれているのです。
では、どうして血糖値は異常に高くなるのですか?
血糖値が異常に高くなってしまった病態を考えてみましょう。
多くの例は、無意識に脂肪過多の食事や、身体活動量の低下状況を続けています。摂取した余分な栄養素は、すべて肝臓や筋肉に取り込まれ、脂肪として蓄積されます。そのため臓器でのインスリン作用が低下してくると膵β細胞は"オートファジー(細胞の自食作用)"をフル稼働し、膵β細胞を増殖させ、インスリン分泌を増やすことにより、対応することを私どもは発見しました。
オートファジーとは、古くなった細胞が不要な蛋白質を自ら壊して、アミノ酸に分解する機能で、いわば細胞内のリサイクルシステムです。2016年に東京工業大学の大隅良典栄誉教授がオートファジーの研究でノーベル生理学・医学賞を受賞しています(順天堂Good Health Journal 2020.11.18)。
このsweet process(オートファジーによる細胞のリサイクル)により、インスリン分泌量が増えて、血糖値は正常域に保持されますが、過食状況が続くと、ますます脂肪肝などは進行し続けます。しかしこの状況に甘えていると、sweet urine(尿糖)が出現するほどの血糖値になり、ついには膵β細胞はインスリンを分泌できなくなります。すなわち血糖値は、臓器でのインスリン作用の低下とインスリン分泌の低下の両者が重なって、初めて異常高値となるのです。
前述のOGTTを糖尿病の家族歴がある若い女性などに行っていると、「血糖応答は完全に正常、しかし血中インスリンレベルは低いまま」という例が多く見られます。遺伝的にインリン分泌が少ない体質を有していても、よく活動し、肥満もないことから、臓器でのインスリン作用が高く、血糖応答は正常なのです。しかし、糖尿病の家族歴がある女性らが妊娠糖尿病を発症する確率は極めて高いです。やはりインスリン分泌の低下と、体重増加などによるインスリン作用の減弱が重なって、血糖値が上昇するのです。
血糖値が高い、と診断されたらどうすればいいのですか?
2型糖尿病のnatural history(発症過程)を考察してみると、まず始まる異常は食後高血糖です。夕食後高血糖となっても、夜間絶食中に血糖値は下降し続け、朝食前血糖値は100mg/dL以下である場合も多いですね。
健康診断で朝食抜きでの血糖値が低くても、HbA1c が6.5%以上の例が多く見つかりますが、この時期には、毎食後や間食後には高血糖になっていることを説明し、速やかに治療して、"発症前の状況に戻ってもらう"べきですね。この時期を放置していると、高血糖持続により膵β細胞のインスリン分泌能が急速に低下し、さらなる高血糖を引き起こしてしまうからです。
食後高血糖は、どうすれば改善しますか?
食後高血糖は、食事で摂取した炭水化物からのブドウ糖が肝臓に十分取り込まれず、肝臓を通り抜けたことを表しています。
私どもは食後高血糖を抑制するには、食事摂取時の肝・ブドウ糖取り込み率を高めることが必須であり、その規定因子は、肝臓に流入するブドウ糖・インスリン・グルカゴンのカクテルの比率、それに肝臓のインスリン感受性であることを証明し、治療に実践してきました(図3)。
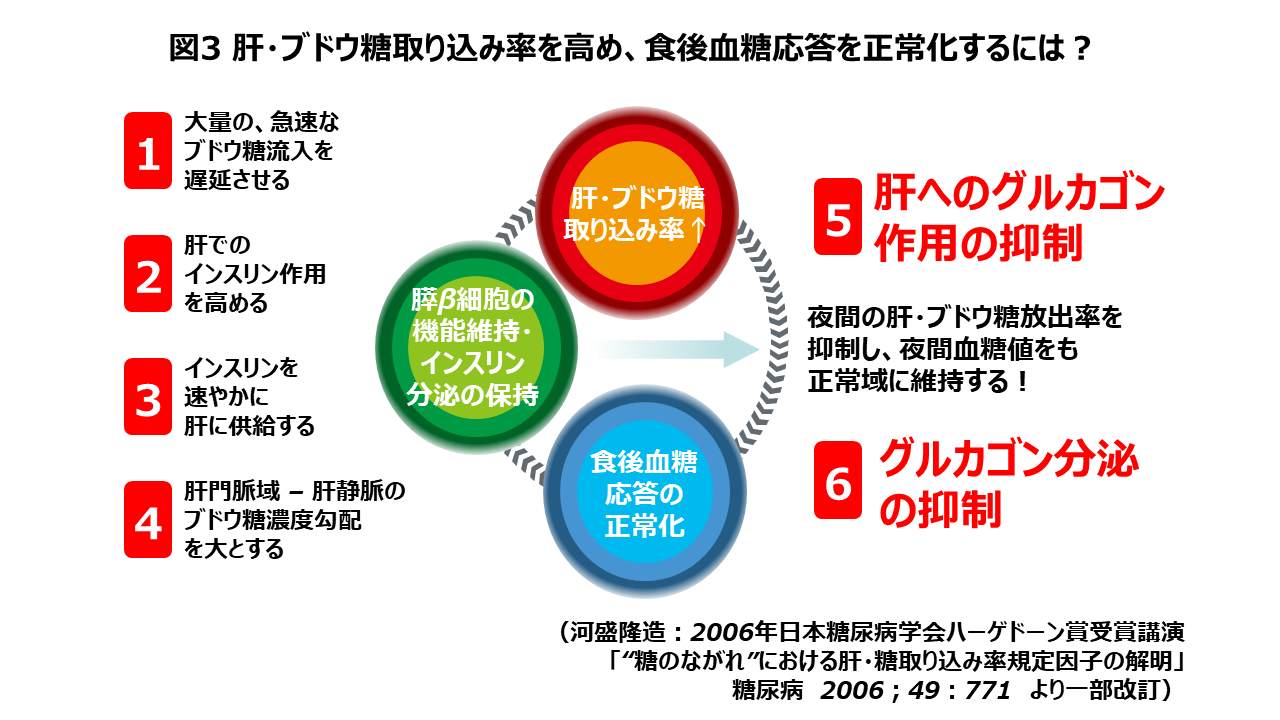
具体的には、「食事からのブドウ糖の流入を緩やかにするため、サラダなど食物繊維の多いものからゆっくり時間をかけて食事を開始する」「炭水化物の分解を緩やかにするαグルコシダーゼ阻害薬を食前に服用する」「インスリン分泌を促す薬剤を活用する」「インクレチン関連薬でグルカゴン分泌を抑える」「メトホルミンでグルカゴンの肝臓での作用をブロックする」「軽度であれ脂肪肝を放置しないよう、無意識に多く摂っている脂肪を減らす」「昼食前、夕食前の血糖値を十分低くしておくため、間食をしない」などであり、その効果を実感してきました。
患者さんが測った血糖値を、どう活用するのですか
この40年間にわたって、インスリン治療を行っている患者さんには、指先の爪のサイドに細い針を刺して1滴出血させ、センサーに付け、血糖値を数秒で測定する「SMBG(self-measurement of blood glucose、血糖自己測定)」をお願いしてきました。とくに内因性インスリン分泌が完全に消失した1型糖尿病の方は、24時間にわたる基礎インスリン分泌の補充と、毎食前の追加インスリン分泌の補充が必須であり、その必要インスリン注射量を決定するのにSMBGが有効です。
内因性インスリン分泌が少なくなり、インスリン注射をしている2型糖尿病患者さんでも、朝食前や食前―食後2時間のペアで測り、その値や食事量を勘案して、投与するインスリン量を自ら調整するよう指導されています。その効果で、例えばインスリン治療を30年以上実践していても血糖応答状況が良くて、合併症もなく、インスリン治療による低血糖も経験しない患者さんがとても多くなってきました。
インスリン治療をしていない患者さんは、血糖値を測らないのですか?
ほとんどの患者さんは、受診時に採血した際の血糖値とHbA1cの値を教えてもらっています。主治医はこの指標を参照し、食事・運動内容や使用薬物を評価しつつ、治療を是正しています。
私は、患者さん自らが血糖値を知り、食事内容や身体活動量を調整すべきと考え、多くの方々にSMBGをお勧めし、具体的にお話ししています。例えば、夕食時に「ご飯、から揚げ、サラダをがつがつと急いで食べる」場合、その食前と食後1時間半の血糖値を測る。翌日は同じ食メニューで、「まずサラダをゆっくり食べて、から揚げを食べ、最後にご飯を摂る」、そうすると「食後1時間半の血糖値は前日に比べ低かった」などを実感してもらえます。
さらに、「夕食後じっと座ってテレビなど観ていると、血糖値があまり低下しないのに、1時間立ってテレビを観ると血糖値が下がる」、それは「筋肉がブドウ糖を取り込んだので、血糖値が下がったのだ」など気づくのです。
すなわち、「最も大切な食事内容」「量」「摂取する順番」、さらに「身体活動を増やすことの効果」「新しく開始された薬剤の効果」などを、患者さん自らが納得する上で、血糖値を測ることは必須のこと、と捉えています。その結果、患者さんたちが血糖値にとても興味を持ち、種々の時間に測って、いろいろ相談してくれるのです。
最近、持続血糖測定器が普及してきたそうですね
前述したように、大阪大学ではベッドサイド型人工膵島を作成し、臨床で活用していました。しかし、患者さんは動くことができません。
そこで私どもは、微小針型ブドウ糖センサーを開発し、前腕部皮下に刺入し固定しました。その結果、皮下間質液ブドウ糖濃度を測ることができましたが、皮下の組織液のブドウ糖濃度は、血糖値に比べ10~20%程度低い、血糖値の変化に10分以上遅れて上昇したり下降することなどがわかり、1982年にLancet誌に発表しました。その後、この技術の特許が切れた後に海外の医療機器会社が、これを利用して製品化したものが、現在世界中でCGM(持続血糖測定器)として使われています。
CGMは、上腕部皮下組織にセンサーを刺入し、約2週間持続的に"血糖値"が表示されます。前述の問題点をAIで解決して"血糖値"として表示していますが、食後血糖上昇に遅れてセンサー測定値が上昇し始めるやいなや、時間遅れを補正すべく、急に"血糖値"を上げるため"血糖スパイク"を示す、夜間は血糖値よりも低値を示しがち、などの問題点もあります。しかし、睡眠中の値なども持続的に示してくれるなど利点もあります。使用している患者さんの中には、SMBGも同時に行い、トレンドをCGMで、正確な血糖値はSMBGで、と使い分けている例が少なくありません。
今後もテクノロジーの進歩により、涙液や組織液のブドウ糖濃度を非侵襲的な技術で測り、"血糖値"として表示する例が次々と登場することでしょう。しかし、お話ししましたように"血糖値"は摂取した食事の内容や量、身体活動状況により刻々と、速やかに変動し、かつそれを制御しているインスリンやグルカゴンの作用状況を的確に、正確に示してくれているのです。ですから、"血糖値"は血液を用いて、正確に測るべきと強調したく思います。
まだまだ当分の間は正しく血糖値を測り、患者さんたちが自信を持って、自らの食事内容を吟味し、美味しく食べて楽しむ、いきいきと身体活動を増やす、などに活用してもらいたいものです。
(本インタビューは、2023年8月31日に行われました)






