最新の患者調査(厚生労働省)より、国民の健康状態について分析
患者調査と令和2年(2020)の患者推計の見直し
患者調査は、平成5(1993)年から、再来患者の「平均診療間隔」を用いた「総患者数」が推計・公表されています。「総患者数」とは、調査日現在において、継続的に医療を受けている者(調査日には医療施設を受療していない者も含む)を推計したものです。
「総患者数」の推計に使用している「平均診療間隔」の算定にあたっては、集計開始当時の研究結果を踏まえ、外来の再来患者の前回診療日から調査日までの日数が31日以上のものを除外していました。しかし、近年の疾病構造の変化や保険診療における薬剤投与期間(長期処方)にかかわる見直し、医療技術の向上などにより、診療状況に変化が生じていることから、令和3(2021)年2月に「厚生労働統計の整備に関する検討会」の下に設置した「患者調査における「平均診療間隔」及び「総患者数」の算出方法等の見直しに関するワーキンググループ」において見直しが行われ、「平均診療間隔」の算定上限を外来の再来患者の前回診療日から調査日までの日数が98日(14週)として算出(=99日以上を除く)することになりました。
総患者数 = 推計入院患者数 + 推計初診外来患者数 +(推計再来外来患者数 × 平均診療間隔*1 × 調整係数(6/7)*2)
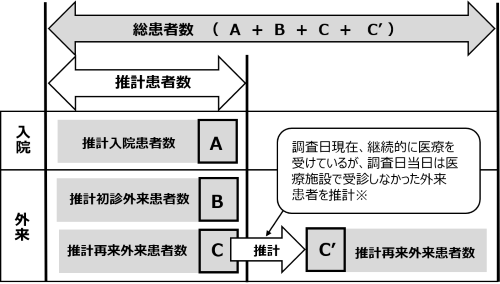 *1:平均診療間隔とは、外来の再来患者の前回診療日から調査日までの間隔の平均
*2:調整係数とは、平日の調査(患者調査)による再来患者数を1週間の平均再来患者数に調整する係数。6/7 は1週間のうち1日が休診という診療状況を想定したもの
*1:平均診療間隔とは、外来の再来患者の前回診療日から調査日までの間隔の平均
*2:調整係数とは、平日の調査(患者調査)による再来患者数を1週間の平均再来患者数に調整する係数。6/7 は1週間のうち1日が休診という診療状況を想定したもの
※平成29年まで:前回診療日から調査日までの日数が31日以上のものを除外 令和2年以降:前回診療日から調査日までの日数が99日以上のものを除外
なお、厚生労働省では、新たな推計方法による「総患者数」は、令和2(2020)年調査の確定数から公表することとし、平成29(2017)年以前の公表結果についての遡及改定は行わないとしています。ただし、参考として、過去3回調査分(平成23、26、29(2011、2014、2017)年)の傷病大分類別の「平均診療間隔」及び「総患者数」、並びに「前回診療日からの診療間隔日数階級別の再来外来患者数」等が以下のサイトで公表されています。
患者調査における「平均診療間隔」および「総患者数」算出方法等の見直し
最新患者調査でみる主な傷病の国民の有病率
当協会の分析は「令和2年(2020)患者調査(確定数)」の統計データ(「政府統計の総合窓口e-Stat」)を用い、有病率を算出しています。
●令和2年患者調査の統計データ ・「総患者数、性・年齢階級(5歳)x傷病分類別」 表36 ・「総患者数、性・年齢階級(5歳)× 傷病小分類別」 表37 ・「受療率の算出に用いた人口」表5-1(2020年10月人口動態統計)
主な傷病の総患者数より、患者数の多い傷病を上位順に別表1に示しています。
別表1より、患者数が100万人を超えた主な傷病について、患者数の上位順にグラフで示しました(図1)。
*歯科関連疾患は「う蝕」「歯肉炎及び歯周疾患」「歯の補てつ」を合計したものです。**骨折は「頚部,胸部及び骨盤の骨折(脊椎を含む)」「大腿骨の骨折」「その他四肢の骨折」を合計したものです。男女別の総患者数は別表1を参照してください。
前回「平成29年(2017)患者調査」では、総患者数が100万人を超えた主な傷病は、「高血圧症」9,937千人、「歯科関連疾患」8,133千人〔歯肉炎及び歯周疾患(3,983千人)、う蝕(1,907千人)、歯の補てつ(2,243千人)〕、「2型糖尿病」2,324千人、「脂質異常症」2,205千人、「悪性新生物<腫瘍>」1,782千人、「心疾患(高血圧性のものを除く)」1,732千人、「気分[感情]障害(躁うつ病を含む)」1,276千人、「喘息」1,117千人、「脳血管疾患」1,115千人、「緑内障」1,077千人などで、今回と前回の調査の上位傷病の10位までは、順位の変動が多少あるものの、同じ傷病という結果でした。
一方、総患者数推計計算方法の見直しにより、「骨粗しょう症」(前回629千人⇒今回1,359千人)や「アトピー性皮膚炎」(前回513千人⇒1,253千人)、「神経症性障害、ストレス関連障害及び身体表現性障害」(前回833千人⇒今回1,243千人)、「睡眠障害」(前回571千人⇒今回1,160千人)などが100万人を超えることとなり、今回の調査は実態に近づいた結果となりました。
今回の分析では、総患者数と人口動態統計から有病率(患者数/人口)を算出しました。別表2は主な傷病の有病率を示しています。疾患年齢区分を4区分(「20歳未満」「20~64歳」「65~74歳」「75歳以上」)に分けました。
各年齢別の有病率の特徴をグラフ(図2~5)に示します。
総患者数が最多を占める高血圧疾患の有病率は11.92%、75歳以上では34.97%、20歳以下では0.04%となります。有病率が高く総患者数が多い傷病は、ほぼ高齢者に多い傷病の順位と同じであることがわかります。
また、歯科関連の傷病は全世代で上位にランクされており、睡眠障害やメンタルヘルス関連の疾患も全世代にわたって一定数みられます。一方、20歳未満(図5)に着目すると、喘息とアトピー性皮膚炎というアレルギー疾患が、他の世代に比べて多いことが特徴と言えます。これらのアレルギー疾患は加齢とともに減少する傾向にあり、それにかわり、高血圧、2型糖尿病、脂質異常症といった、いわゆる生活習慣病が加齢に伴い増えてくる状況がわかります。
*歯科関連疾患は「う蝕」「歯肉炎及び歯周疾患」「歯の補てつ」を合計したものです。**骨折は「頚部,胸部及び骨盤の骨折(脊椎を含む)」「大腿骨の骨折」「その他四肢の骨折」を合計したものです。
主な傷病の男女別の有病率より、男女比較を別表3に示しています。
別表3より、男性に対して女性に多い傷病を表1に、男性に多い疾患を表2に示します。本表は、例えば、表1の「骨粗しょう症」は女性が男性より15.13倍高いということを示しています。女性特有の疾患(子宮内膜症など)は除外しています。


骨粗しょう症が男性より女性に多い理由の一つとして、最大骨量が男性に比べて少ないことが挙げられます。最大骨量とは、一生の中での骨量のピークのことです。一般的に20歳前後で最大骨量に到達し、そのあとは男性・女性ともに加齢に従い徐々に骨量が低下し、さらに女性では閉経とともに急激に低下します。
高齢期に入ってから骨粗しょう症にならないためには、20歳前後までに、より高い最大骨量を獲得しておくことが重要です。最近の若年女性の過剰なダイエットの風潮は、この点で非常に問題であり、将来的には現在以上に骨粗しょう症の有病率の性差が広がるのではないかと懸念されます。
骨粗しょう症によって生じる骨折は、若い時の外傷などによる骨折と異なり、治癒までに長期間を要します。特に大腿部頚部骨折(足の付け根の部分の骨折)が起きると寝たきりを余儀なくされ、そのまま要介護となったり、生命予後(寿命)にも影響が生じてきます。
鉄欠乏性貧血については、毎月の月経(生理)の影響が大きいと考えられますが、それだけでなく、過剰なダイエット志向がこの点にも影響を及ぼしている可能性も否定できません。
一方、男性に多い疾患の痛風、アルコール性肝疾患、アルコール使用障害はいずれもアルコールの飲みすぎが深く関与しており、痛風に関してはメタボとの強い関連があります。また、性差の大きい疾患の第4位に挙げられている慢性閉塞性肺疾患については、その原因の大部分がたばこ(喫煙)です。つまり、男性に多い病気とは、生活習慣の乱れ、不健康な生活習慣が関連していると言えそうです。
まとめ:生活習慣病予防の観点から
不健康な生活習慣による生活習慣病の発症・進行は今回の有病率の年齢別推移や性別の差異からもみてとれます。性差でも取り上げたアルコール(飲酒)を取り上げてみましょう。
アルコールは成人になってはじめて身体に入るものです。したがって、20歳未満群でのアルコール関連疾患の有病率は0%以下です。過剰な飲酒を継続することで、20~64歳群でアルコール性肝疾患やアルコール使用による精神及び行動の障害は増加し、どの年齢群よりも有病率は高値です。肝臓障害が進行すると肝硬変に進展します。肝硬変の有病率は65~74歳群でピークとなります。75歳以上がピークとならないのは、75歳前後での死亡によるためです。
一般に女性に比べ男性の飲酒量は多く、過剰な飲酒は慢性膵炎を引き起こします。男性の慢性膵炎の有病率(対女性)は、20~64歳群では1.2倍、65~74歳では2.45倍、75歳以上では4.6倍と差が徐々に開いていきます。
不健康な生活習慣の身体への害は、たとえ、ひとつひとつは多大でなくても時間の経過によって蓄積していきます。生活習慣病の重症化には不健康の度合いとその時間的影響が強く関連することが、今回の患者調査からもよくわかります。
今回の厚生労働省からの患者調査報告は、従来の手法と異なるため、過去の報告との比較ができません。しかし、以前と比べより妥当性のある手法での調査結果であることも事実です。日本の疾病全体像を把握し、解析することで、今後の日本の医療はどうあるべきかの指針が得られるのではないでしょうか。
一般社団法人 日本生活習慣病予防協会
2023年01月 公開





