【市民公開講演会レポート】
「生活習慣病」と「がん」その予防に共通するキーワードは?
一般社団法人 日本生活習慣病予防協会主催の市民公開講演会が2月7日、都内で開催された。毎年2月の「全国生活習慣病予防月間」にあわせて同協会が主催しているもので、今回で第8回目。今年は同協会が推進する健康標語「一無、二少、三多」の「少食(腹八分目)」を強化テーマに各種啓発事業が全国で展開されている。平日の日中にも関わらず会場を埋めた聴講者は「食生活と生活習慣病」の講義に熱心に耳を傾けた。
開催プログラム(PDF) ▶

導入講和「生活習慣病予防と食生活」

演者:女子栄養大学栄養クリニック教授
(一社)日本生活習慣病予防協会参事 蒲池 桂子 氏
健康寿命を伸ばす具体策が「一無、二少、三多」
最初に登壇した蒲池桂子氏は、生活習慣病予防と食生活をオーバービューするかたちで講演。まず、日本人の平均寿命と健康寿命の間には、男性で9年、女性で12年の差があり、これを狭めることが求められているとし、特に今後ますます高齢者比率が高くなることから介護の人手不足問題も生じるとも考えられ、自力で生活できる期間を少しでも長くしなければならず、その具体策が、禁煙、少食、少酒、多動、多休、多接の「一無、二少、三多」であると述べた。
日本人の死因の上位四つに、食生活が絡んでいる
蒲池氏は「一無、二少、三多」の中から「少食」にスポットを当て、日本人の死因と食事の関係を整理した。日本人の死因のトップはがんで、3人に1人はがんで亡くなっているが、そのがんの原因も3分の1は食生活にあるとも言われているという。
また死因の2位、4位の心臓病、脳卒中はともに血管の病気であり、食生活が密接に関係しており、さらには3位の肺炎も「少食」でなく「小食」、つまり食事をしっかりとれないことによる栄養不良が関係しているとし、食事を適正にとることがいかに重要であるかを強調した。
少食の実践にナッツやドライフルーツがおすすめ
「少食」を実践するためのヒントとしては、腹7〜8分目、塩分や脂肪、砂糖をほどほどにすること、よく噛むことなどの諸注意に加え、空腹をがまんできないときの対策として、ナッツやドライフルーツをビニール袋に小分けして携帯するというアイデアを紹介。これらは血糖値が上がりにくく、ビタミンやミネラルも豊富であり、少し食べるだけで気持ちも落ち着くといい、蒲池氏自身も15gほど小分けしたものを持ち歩いているという。
携帯食の一例

15g程度。80〜100kcal程度
このほか、栄養指導これまで一般的に使われてきた、主食、主菜、副菜といった言葉が、若い人たちには理解されず、むしろ食品を糖質、蛋白質、脂質と分類していることがあることに触れ、栄養指導の考え方を変えていく必要性にも言及した。
- 腹7から8分目
- 食事は主食、主菜、副菜を考えて食べる。
※塩分、脂肪、砂糖はほどほどに
※よく噛む食材を取り入れましょう。 - 食事の時間、朝、昼、夕食の食べる時間を2時間ぐらいの幅を持って決めましょう。
- 食がとれないときの携帯食を持つのも一案
※ナッツやドライフルーツ、ヨーグルトなど腹持ちがよく、少量で満足度が高い。
講演1「高血圧の怖さと少食、少塩のすすめ」

座長:東京慈恵会医科大学名誉教授
(一社)日本生活習慣病予防協会理事 細谷 龍男 氏

演者:慶應義塾大学名誉教授
(一社)日本生活習慣病予防協会参事 猿田 享男 氏
血圧の上が高くても下が低ければ大丈夫?
続いて登壇した猿田氏は高血圧に的を絞り、血圧を規定する因子は何か、血圧が高いとはどういうことなのか、高血圧による臓器障害(合併症)、高血圧を予防し治療するための「少食」と「少塩」の重要性を概説。血圧は一般に加齢とともに高くなることが多いが、心臓が拡張した時の血圧「最低血圧」(拡張期血圧)は、動脈硬化が進行し血管の弾力性が失われてくると逆に低くなることがあり、これは危険な兆候であるが、これを「上が高いが下は低いから大丈夫」と間違えている患者さんも少なくないという。
【年齢および性別にみた日本人の高血圧の頻度】
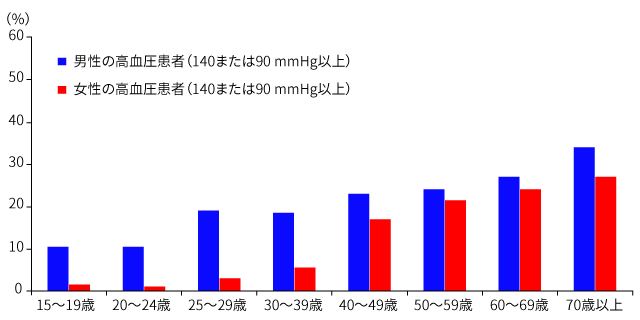
(『国民衛生の動向』より引用)
早朝の血圧をコントロールすることが大切
続いて24時間ABPMのデータを示し、血圧は早朝に高くなり、それが心筋梗塞や脳卒中の引き金になっていると述べた。高血圧による臓器障害は欧米人の場合、圧倒的に心筋梗塞など心血管の病気が占めるが、日本人では脳卒中が多いという人種差があることを紹介。
また近年、診察室血圧に増して家庭血圧が重視されるように変化してきているとし、その家庭血圧の測定については早朝の値が最も重要であること、測定した値は必ず記録して医師に見せてほしいと訴えた。臨床では、血圧が高いとその数値は記録せずに2回目に測った低い数値を記録してくる患者さんがいるが、「医師が知りたいのは一番高い値」だという。
食塩は二つの機序で血圧を上げる!
高血圧の原因については、その大半が原因を特定できない「本態性高血圧」であり、50%は遺伝素因であり残りの50%は生活環境因子という。後者の生活環境因子として具体的に、塩分過多、食べ過ぎ、アルコール摂取過剰、カルシウム不足、喫煙、ストレス、運動不足を挙げた。特に食塩は、循環血液量を増やすことに加えて末梢血管を収縮させるという二つの経路で血圧を上昇させ、減塩の重要性を強調した。
最後に、心筋梗塞や脳卒中の予防には、血圧とともに血糖値や血清脂質も含めて包括的にコントロールすることが必要だとまとめた。
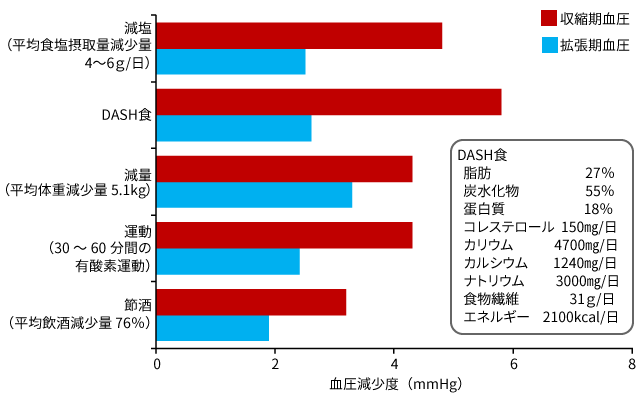
出典:『高血圧治療ガイドライン2009』
【減塩】He FJ et al.:Effect of modest salt reduction on blood pressure: a meta-analysis of randomized trials. Implications for public health. J Hum Hypertens, 16: 761-770, 2002.
【DASH食】Sacks FM et al.:Effects on blood pressure of reduced dietary sodium and the Dietary Approaches to Stop Hypertension (DASH) diet. DASH-Sodium Collaborative Research Group. N Engl J Med, 344: 3-10, 2001.
【減量】Neter JE et al.:Influence of weight reduction on blood pressure: a meta-analysis of randomized controlled trials. Hypertension, 42: 878-884, 2003.
【運動】Dickinson HO et al.:Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials. J Hypertens, 24: 215-233, 2006.
【節酒】Xin X et al.:Effects of alcohol reduction on blood pressure: a meta-analysis of randomized controlled trials. Hypertension, 38: 1112-1117, 2001.
講演2「食生活とがん予防・治療〜二度のがん罹患体験をふまえて」

座長:群馬大学大学院総合外科学教授
(公財)がん集学的治療研究財団常務理事 桑野 博行 氏

演者:東京医療保健大学副学長/医療栄養学科長
(公財)がん集学的治療研究財団倫理委員会委員 小西 敏郎 氏
二つ以上のがんに罹患する人も増えている
次に、食生活とがんの関係について小西氏が講演。 近年のがん医療のトピックスの一つとして、高齢化やがん治癒成績の向上とともに、一度なにかのがんに罹患し治癒した人が別のがんに罹患する「二次がん」の発生が増えている現状を紹介した。小西氏自身も胃がん(ピロリ菌陰性)と前立腺がんの二度のがん罹患体験をもつ。同氏は、自身が食生活等、生活習慣に気を付けていたのにもかかわらず、二度罹患したことから「がんは高血圧と異なり、こういう食生活をすれば予防や治療ができるという確実なものはない」と述べた。
がん予防のための、現時点でのエビデンスは?
「がん予防に確実なものはない」としつつも同氏は、現時点でのエビデンスを整理し紹介した。まず、すべてのがんに共通して言えることとして、毎日15分程度の軽い運動が予防につながる可能性、肉食ががんを増やす可能性、飲酒により顔が赤くなる人は飲酒が発がんを増やす可能性があるという。その上で、エビデンスレベルは不均一ながらも最先端の情報を紹介。塩分過多と胃がん、アルコール摂取と食道がん、加工肉と大腸がんの関係など、10種類のがんについて網羅的に解説。肥満や糖尿病も発がんに関与していることに注意を促した。
- 生活習慣や感染対策
- 毎日15分程度の軽い運動で心血管疾患やがんの予防を
- がんの原因は「肉食」
- 塩分が多い食事はピロリ菌の炎症を助長して胃がんに
- 熱いものは食道の粘膜を傷つけて食道がんに
- 食卓に野菜を盛り付けて胃がん・食道がんを減らす
- 顔が赤くなる人は アセトアルデヒドが体内に増えて発がん
- 肥満や糖尿病も発がんに
●がんを予防するには、さまざまな食材をバランスよく。
●しかし「聖人君子?」もがんになる。
●がんの原因の1/3は運。
現時点で、がんは“予防”より“先制医療・早期発見”
このような注意を守ることで発がんを減らせる可能性はあるものの、高血圧などの生活習慣病の予防ほど確かなものではない。そのためがんの予防に関しては、とにかく早期に発見し先制的に治療することが重要であることを小西氏は強調した。
その具体例として、年1回の定期的ながん検診により、腎がんがみつかり部分切除で治癒した症例や、一般的に予後が悪いとされている膵がんを治療できた症例などを紹介した。また大腸がんについては、内視鏡検査でそれによる死亡を30%減らすことができるという。
がん検診の積極的な受診も含めて“生活習慣を改善”することが、高血圧等の生活習慣病を予防と、がんの治癒につながると言えそうだ。

総合討論
座長:(一社)日本生活習慣病予防協会理事長 池田 義雄(写真左端)
関連情報へのリンク
全国生活習慣病予防月間 2018
発表!「少食」スローガン入選作品

「全国生活習慣病予防月間2018」スローガンの入選作品が決定いたしました。今回は、健康標語 "一無・二少・三多"の“少食(腹八分目)"から「あなたは何を減らしてますか?」をテーマに募集。応募総数978通3,443本ものご応募を頂戴しました。
全国生活習慣病予防月間講演会2018
 2018年2月7日(水)13:30〜15:45
2018年2月7日(水)13:30〜15:45
(日比谷コンベンションホール)
啓発用ポスター・リーフレット


全国生活習慣病予防月間のポスターとリーフレットです。 皆様の職域や生活の啓発活動にご活用ください。
インスタグラムキャンペーン「少食ごはん」

「少食ごはん」をテーマに様々な料理写真や少食への工夫がわかる写真を、Instagramで募集しました。
イラスト・漫画コンテスト
「健康づくりのための少食物語」

見た人、読んだ人が"健康づくりのために食生活を改善しなきゃ!"と感じさせる、説得力を持つイラスト・マンガを募集。優秀作品を発表します!
全国生活習慣病予防月間2018 主催・後援
主 催
後 援
協 賛
少食とは?
 昔から「腹八分目に医者いらず」と言われているように、暴飲暴食を控えることは、身体の機能を健康な状態に維持していく上でたいへん重要です。
昔から「腹八分目に医者いらず」と言われているように、暴飲暴食を控えることは、身体の機能を健康な状態に維持していく上でたいへん重要です。
「少食」ニュース
- 12月21日
- 健康長寿のための腸活「少食で腸活」~市民公開講演会の参加者募集中(参加無料、プレゼント付)!~全国生活習慣病予防月間2024
- 09月01日
- 賞金5万円!スローガン川柳を募集中!
募集テーマは『少食で腸活』 ~腹八分目、バランスの良い食事で腸内フローラを整える~(全国生活習慣病予防月間2024) - 03月19日
- 中高年者こそ運動が必要 「健幸華齢のためのスマートライフ」で活力年齢が若返る 全国生活習慣病予防月間2020 講演会(1)
- 03月19日
- 運動でがん予防 ライフステージに応じたがん対策 運動でがんリスクが低下 全国生活習慣病予防月間2020 講演会(2)
- 09月06日
- 糖尿病患者さんに向けて「血糖トレンド」啓発キャンペーンを始動/アボット ジャパン


